子宮内膜症とは?症状や原因、治療方法や検査方法について体験談をもとにまとめました

「子宮内膜症ってどんな病気?」
「症状や原因、検査方法を知りたい!」
婦人科系疾患のひとつである子宮内膜症。
ネットではさまざまな医療機関の情報を見ることができますが、素人にはわかりづらかったり、理解しにくかったりする記事も多いですよね。
そこで本記事では、子宮内膜症の基本情報や診察・検査方法について、自身の体験談をもとにわかりやすくまとめてみました。
医療機関のサイトからは得られない、経験者だからこそ語れるリアルな情報をたっぷりと詰め込んでいます。
「婦人科の診察や検査について経験者の話を聞きたい!」という方は、ぜひご一読ください。
子宮内膜症とは
この章では、「子宮内膜症」という病気の基本情報をまとめてみました。
自身の体験談をもとにまとめていますので、よりリアルな実情がわかると思います!
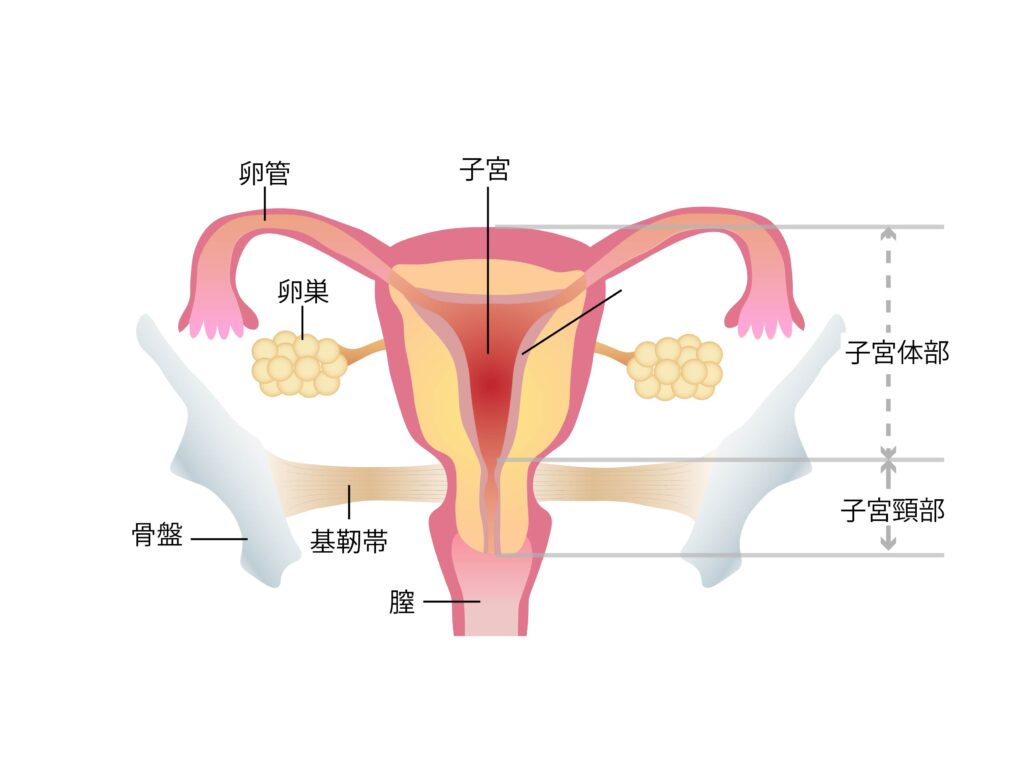
子宮内膜症
子宮内膜症とは、子宮の内側で発育するはずの子宮内膜やそれに似た組織が、子宮とは別の場所で発育・増殖してしまう病気です。
生理の経血には、子宮内組織や細胞が含まれていて、それらの大半は膣を通じて体の外に排出されますが、一部の経血は骨盤の中に逆流します。
その経血が骨盤内の臓器や組織に付着し、子宮内膜が増加していく現象が「子宮内膜症」です。
チョコレート嚢胞
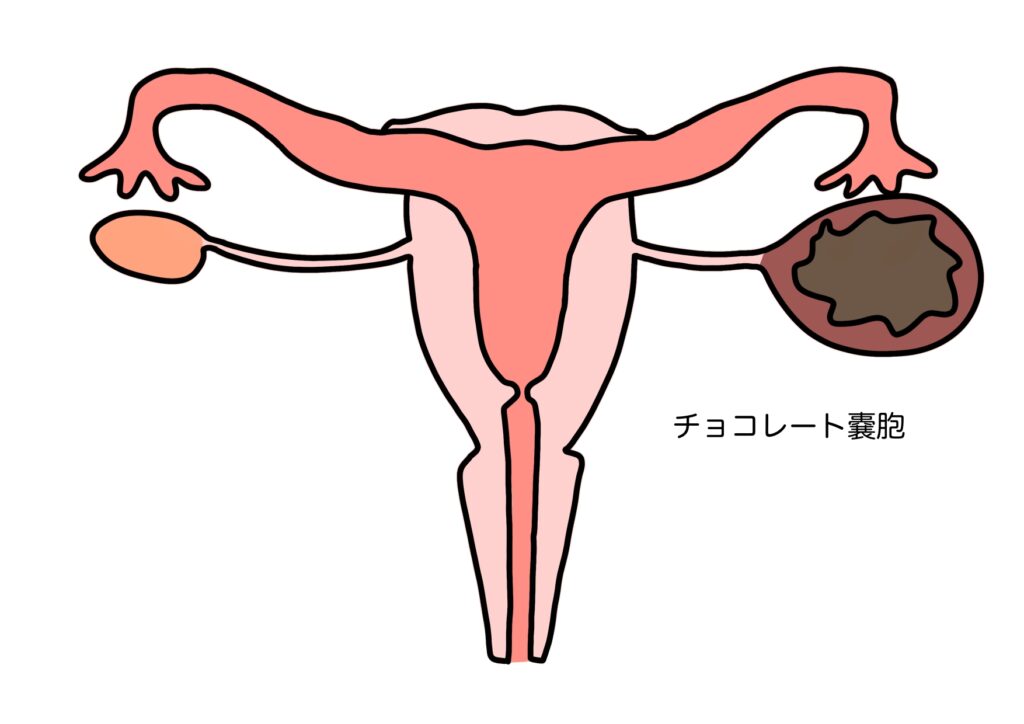
子宮内膜症にはいくつかの種類があるのですが、その中で最も有名なのが「チョコレート嚢胞」です。
チョコレート嚢胞は、卵巣の中に子宮内膜ができることで、古い血液が溜まっていく現象です
古い血液がチョコレートのようになって腫瘍ができるため、このような名前がつきました。
嚢胞が破裂すると強い痛みが起こるため、一般的には6cmを超えると手術が必要だと言われています。
私も右卵巣にチョコレート嚢胞があり、8cmを超えた時に手術をおこないました。
また、頻度は低いですが、まれにチョコレート嚢胞から卵巣がんを引き起こしてしまうケースもあるようです。
チョコレート嚢胞と診断された場合には、定期検診を受けて嚢胞の状態をこまめに確認しましょう。
原因ははっきりしていない
実は、子宮内膜症の詳しい原因は未だ明らかになっていません。
ネットで調べると「ストレス」「性行為のやりすぎ」というワードが上位に出てきますが、それらとの因果関係はないと言われています。
現在の医学研究で「これが原因なのでは?」と考えられているものは「月経逆流説」です。
生理経血が逆流する際に子宮内膜も一緒に移動してしまい、それが“内膜症”という現象を作っているという説です。
近年、晩婚化や少子化が進み、女性が一生の間に経験する生理回数は増加しています。
生理の回数が増えたことで、一昔前よりも内膜症のリスクが高まっているのかもしれませんね。
主な症状
子宮内膜症の主な症状は、以下のとおりです。
- 重めの生理痛
- 生理時以外の下腹部痛、腰痛
- 不正出血
- 排便痛
- 性交痛など
私の場合も、10代の頃からとにかく生理痛がひどく、鎮痛剤が効かずにベッドで寝込むことも少なくありませんでした。
20代に突入してからは、下腹部痛や不正出血も見られるようになりましたし、稀にですが排便痛もありました。
これらの症状がある場合は、速やかに医療機関を受診することをおすすめします。

内膜症は不妊になりやすい?
チョコレート嚢胞がある場合や、癒着によって卵管が閉塞している場合は、不妊になりやすいと言われています。
特にチョコレート嚢胞がある場合は、嚢胞が大きくなるほど不妊のリスクが高まるそうで、「内膜症患者の30~50%が不妊」※①だというデータもあるくらいです。
私もチョコレート嚢胞が8cmになった身なので、不妊のリスクについては担当医からも説明を受けました。
その時担当医に言われたのが、以下の言葉です。

内膜症じゃなくても年齢とともに妊娠確率は下がるし、内膜症があるからと言って妊娠できる可能性はゼロではないので、そこまで心配しなくていいですよ。
至極真っ当な事実ですが、こうして改めて言葉にしてもらえたことで、とても安心できたことをよく覚えています。
内膜症患者さんで将来の妊娠を心配しているすべての方に伝えたい言葉です。
※①:日本産婦人科医会「子宮内膜症性不妊への対応」を参照。
治療方法
子宮内膜症の治療方法は、大きく分けて「薬」と「手術」の2種類があります。
①:薬の服用
薬を使った治療は、痛みを抑えるための対処療法と、内膜症の悪化・進行を防ぐためのホルモン療法に分けられます。
一般的には、最初は対処療法で様子を見て、症状の進行具合によってホルモン療法へと移行するパターンが多いようです。
私も、最初は鎮痛剤の服用のみ(対処療法)でしたが、手術を経験してからは、再発防止のために低用量ピルを服用(ホルモン療法)するようになりました。
②:手術
チョコレート嚢胞が大きくなった場合は、手術をして取り除く必要があります。
手術方法は「開腹手術」と「腹腔鏡手術」※②の2種類がありますが、近年は腹腔鏡手術をおこなう医院が多いようです。
私も、4年前に手術をした際は、腹腔鏡手術でした。
基本的には内膜症を取り除くのみの手術となりますが、将来的な妊娠を望まない場合は、再発のリスクを防ぐために、子宮や卵巣を摘出してしまうこともあります。
内膜症の治療方法は、症状の重さや年齢、妊娠希望の有無などによってさまざまです。
担当医と相談しながら、ご自身に合った治療方法を選んでくださいね。
※②:お腹に小さな穴を数か所開けて、お腹の中の様子をモニターで確認しながらおこなう手術です。開腹手術と比べて痛みが少なく、傷跡もほぼ残りません。
婦人科での診察・検査方法
この章では、子宮内膜症が疑われる際の婦人科での診察や検査方法についてまとめました。
検査に最適な時期や服装、診察代など、体験談をもとに紹介しています!
検査方法
子宮内膜症の検査方法は、大きくわけて3種類あります。
上記の検査を主軸に、おりもの検査、触診、血液検査などを複合的に組み合わせながら、病気の有無を調べていきます。
①:経膣超音波検査
内膜症の検査で最も一般的なのが、経膣超音波検査です。
専用の椅子に座った状態で、膣内に超音波機器(長い棒のようなもの)を挿入※③し、子宮や卵巣の状態を調べます。
私が通っている医院もこちらの検査方法で、かれこれ5年くらいはこちらの検査方法にお世話になっています。
専用ジェルを塗った上で機器を挿入されるのですが、やはり、多少の痛みや異物感はあります。
しかし、検査自体は1~2分程度で終わるため、個人的にはそこまでのストレスは感じません。

※③:膣からの検査に抵抗がある場合や、性交渉が未経験の場合は、肛門から挿入することもできます。
②:経腹超音波検査
超音波検査は、お腹からおこなう(経腹超音波検査)場合もあります。
ベッドに仰向けになった状態でお腹に特殊なジェルを塗り、その上から機器を当てて子宮や卵巣の状態を調べる方法です。
私も過去に、一度だけ訪れた医院で経験したことがあります。
経腹超音波検査をする場合は、尿がたまっている状態の方がより精密な検査をおこなえるのだそう。
そのため、なるべくお手洗いを我慢した状態で検査に挑むのがおすすめです。
③:MRI検査
もしも超音波検査や触診などで異常が発見された場合は、臓器の状態がより精密にわかるMRI検査を勧められるケースもあります。
私の場合は、チョコレート嚢胞の大きさが2cmから4cmになったタイミングでMRI検査を受けました。
MRI検査自体は、そんなに複雑なものではありません。
お腹に重しを乗せた状態でトンネルのような機械に入り、30分くらいじっとしているだけで終わります。
この検査によって、手術が必要かどうか、悪性の腫瘍かどうかを医師が判断してくれます。
検査時の服装
経膣超音波検査の時は、ズボンやショーツを脱いだ状態で診察台に上がる必要があります。
ただし、スカートならショーツのみの着脱で済むので、スカートの着用に抵抗がない方はスカートを履いて行くのがおすすめです。
私はいつも、スカートで診察に行っています(ワンピースでもOKです!)。
足を開けた状態で診察してもらうので、固くてタイトなスカートよりも、柔らかくてゆとりのあるスカートの方がスムーズに診察してもらいやすいです。
ちなみに、経腹超音波検査の場合はズボンやショーツを脱がずに検査ができるので、基本的にはどんな服装でも大丈夫です。

生理中の診察はできる?
生理や不正出血で出血している場合でも、検査をおこなうことはできます。
私も、生理中や不正出血中に検査をしてもらったことがありますが、特に問題なく検査ができました。
ただし、私の担当医によると、「あまりに出血量が多い場合は正しく検査ができない場合もある」とのこと。
もしも診察日に出血があるようならば、事前に医院に問い合わせてみるのが安心です。

診察に最適な時期
超音波検査の診察を受けるのに最適な時期は、ズバリ「生理後」です。
子宮内膜は生理前に厚くなり、生理後に薄くなるため、生理後の検査だと異常を発見しやすいからです。
私の担当医からも、「検査の時は生理後から排卵までの間に来てほしい」と言われています。
婦人科の診察へ行く際は、なるべく生理後を狙って予約を取るようにしたいですね。

診察に必要なもの
婦人科の診察を受けるにあたり、用意しておいた方が良いものを2つ紹介します。
①:生理周期や日数がわかるメモ
婦人科の診察では、生理周期や日数の把握が必要不可欠となります。
そのため、生理周期・日数がわかるメモやアプリは必ず持参するようにしましょう。
私が通っている医院では、いつも過去3か月分の生理周期・日数を聞かれます。
その時の症状や痛み、出血量なども伝えられるように準備しておくと、よりスムーズかつ詳細な診察を受けられるのでおすすめかなと思います。

②:ナプキンやおりものシート
もうひとつ、持参しておくと良いのが生理用ナプキンやおりものシートです。
これは、検査時に少量の出血が起きるケースがあるためです。
私も検査時には少量の出血が起きるので、診察に行く時はいつもナプキンやおりものシートを持参しています。
検査後の出血は、当日以内におさまることがほとんどです。
もしも検査後翌日も出血が続く場合や、出血量が明らかに多い場合などは、速やかに医師に相談してくださいね。
診察料
婦人科を初めて訪れる場合、どのくらいの費用がかかるのか気になりますよね。
そこで、私の過去の領収書をもとに、初診と2回目以降の費用をざっくりとまとめてみました。
- 初診……1万円弱
- 2回目以降……2,000円から8,000円
医療機関のサイトを見ていても、だいたい初診は1万円前後かかることが多いようです。
2回目以降の診察は、検査の有無や内容によってかなり幅がありますが、私の場合は2,000円から8,000円あたりがほとんどです。
追加の検査をおこなった日は、いつもより費用が高くなる傾向があります。
最近はキャッシュレスけさいができる医院も増えていますが、現金払いのみの医院も少なくありません。
「お金が足りないかも……!」という心配事を減らすためにも、余裕を持った金額を持って行くことをおすすめします。

迷ったら「セカンドオピニオン」を検討する
診察にあたっておすすめしたいのは、迷ったらセカンドオピニオンを検討するということです。
診察で何かしらの疾患が見つかった場合、定期的な通院が必要になるケースも少なくありません。
そのため、最初の医院が合わなかったり、不安が残ったりした場合は、別の医院を受診するのもひとつの方法だと思います。
かく言う私も、現在通院している医院はセカンドオピニオンで見つけました。
医師によって診察方法は違いますし、医院の雰囲気も異なります。
なるべく心地良く通院するために、ご自身が安心して通える医院を見つけることを大切にしてほしいと思います。

まとめ
本記事では、子宮内膜症の基本情報や診察・検査方法について、私の体験談とともにをお話させていただきました。
私のように「生理痛が重い」「痛み止めの薬が効かない」という状態が長く続く場合は、勇気を出して病院へ行ってみることをおすすめします。
どんな病気も早期発見に越したことはないですし、たとえ何もなかったとしても、ひとつの“安心材料”につながります。
痛みがひどいときは決して無理をせず、ご自身のからだを大切にして過ごしてくださいね。



